流体管理
作者: 医知苑
最后更新时间: 2024-04-03
作者: 医知苑
最后更新时间: 2024-04-03
液体管理是初级医生处方的重要组成部分;无论是在外科手术公司工作,还是在老年公司护理脱水病人,这都是初级医生经常使用的话题。
确保经过深思熟虑的液体和血液动力学管理是围手术期患者护理的核心,并且已被证明对术后发病率和住院时间有显着影响。 因此,必须充分了解液体平衡的生理学和所处方的每种液体的成分。
*请注意,本文仅讨论成人液体,不涵盖儿科处方。
介绍
首先,重要的是要考虑为什么应该首先开液体处方。液体处方的原因是:
- 复苏
- 维护
- 替代品
这些因素的相对重要性因患者而异。因此,也许要记住的最重要的一点是,正确的液体处方因患者个体而异,在处方液体处方之前必须考虑患者的个体特征。
每个患者需要记住的一般关键考虑因素是:
- 液体的目的是复苏、维护还是更换?
-
患者的 体重和体型是多少?
- 体弱的 45 公斤 80 岁女性和健康的 100 公斤 40 岁男性的液体需求量会有显着差异
- 是否存在需要考虑的重要合并症,例如心力衰竭或慢性肾病?
- 他们录取的根本原因是什么*?
- 他们最近的 电解质是什么?
*某些手术后,患者会被故意“干燥”,而脓毒症患者或肠梗阻患者则需要积极的液体处方。
流体室
体重的大约 2/3是水(“体内总水份”)。其中大约 2/3 分布在细胞内液中,其余 1/3 将分布在细胞外液中。
在细胞外间隙中的液体中,大约 1/5停留 在血管内间隙中 ,其中 4/5存在于间质中,一小部分位于跨细胞间隙中。
为了维持水合作用,液体必须分布到所有隔室中。然而,如果目的是对患者进行液体复苏(通过增加血管内容量来改善组织灌注),则更重要的是这些液体保留在血管内空间内。这个概念将帮助我们理解为什么可以使用不同的流体以及它们的用途。
化脓病人
在脓毒症患者中,毛细血管内皮细胞之间的紧密连接被破坏,血管通透性增加。结果,增加静水压和降低胶体渗透压导致液体离开脉管系统并进入组织。
因此,即使体内水分总量可能很高,通常也需要给予相对大量的静脉输液以维持血管内容量。需要密切监测液体平衡。
流体输入-输出
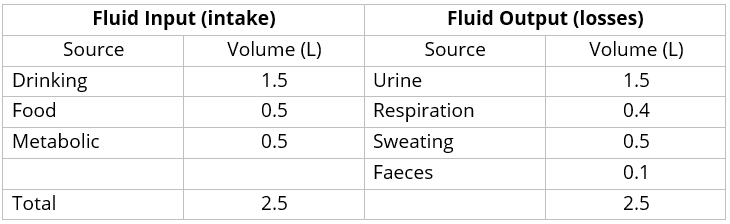
不同来源获得和损失的液体比例如表 1 所示。
请注意,这些数字是 70 公斤男性的平均值。实际量根据生理状态和体重(成年患者的体重可能在 40 公斤到 200 公斤左右)而有很大差异。
流体输入
我们的液体输入中只有 3/5来自肠道途径,其余来自食物和代谢过程。因此,当患者无法口服(NBM)时,重要的是通过肠胃外途径更换所有来源。
流体输出
非尿液来源的损失称为无感损失;身体不适的患者会出现无意识的损失,这些患者可能会发热、呼吸急促或排便量增加。在决定患者需要补充多少液体时应考虑这些因素。
当患者的临床症状开始改善时,他们的血管 通透性恢复到基线状态。因此,它们经常“自我纠正”并排出先前维持血管内容量和组织灌注所需的多余液体。在此类专利中,监测电解质并允许进行这种校正,因为这是正常的并且是预期的(在这种情况下很少需要补充静脉输液)。
液体状态评估
必须利用各种临床参数来持续评估患者的体液状态。医生的第一个评估当然是患者的临床状态。
在液体耗尽的患者中,应该寻找:
- 粘膜干燥和皮肤弹性降低
- 减少尿量(目标应 >0.5 毫升/公斤/小时)
- 体位性低血压
-
恶化阶段:
- 增加毛细血管再充盈时间
- 心动过速
- 低血压
对于可能液体过多的患者,应该寻找:
- 提高JVP
- 周围或骶部水肿
- 肺水肿
确保患者有液体输入输出表 和每日体重表 ;您需要要求护士开始其中一项(尽管通常维护不善)。还要确保定期监测患者的尿素和电解质(U&E),以发现任何脱水、肾脏灌注不足或电解质异常的证据。
日常要求
患者不仅需要水,还需要Na +、K +和葡萄糖的补充,特别是在口服无水的情况下。您会发现计算这 4 种成分每日需求量的多种方法,并且它们总是基于患者的体重。
目前的 NICE 指南建议如下:
- 水:25毫升/公斤/天
- Na +:1.0 mmol/kg/天
- K +:1.0 mmol/kg/天
- 葡萄糖:50克/天
根据这些要求,有必要考虑可用于处方的液体以及它们到底含有什么,以便能够适当地处方
静脉输液
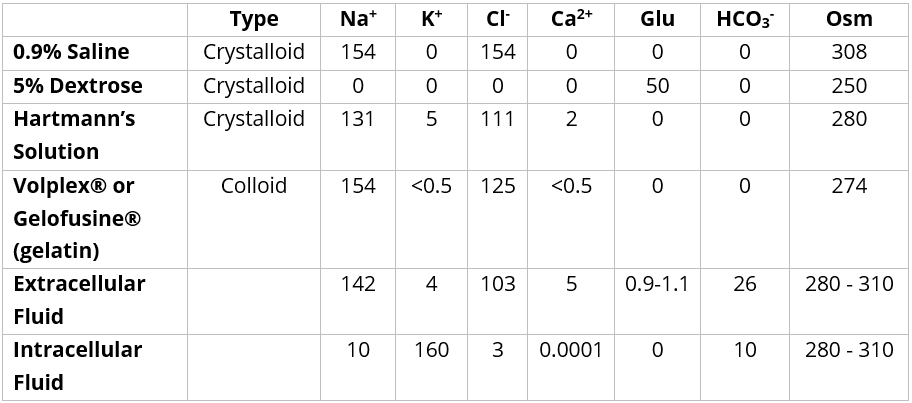
静脉输液大致可分为两类:晶体和胶体(如表 2 所示):
- 晶体液 ——晶体液比胶体使用更广泛,研究支持这样一种观点,即两者在补充血管内容量以实现复苏方面都不优越(晶体液也便宜得多)。因此,晶体在急性环境、手术室和维持液中非常常用。
- 胶体——胶体具有高胶体渗透压,理论上应该比晶体液更快地增加血管内容量,但临床试验在实践中尚未显示出任何显着的益处或效果,因此它们在许多医院的使用正在减少
有关静脉输液成分的更多信息,请参阅此处。
液体处方
维护液
举例来说,假设我们的患者是一名 70 公斤重的健康男性*。从上面的部分,我们总共知道,我们需要在 24 小时内开出液体,提供 1750mL 水(70kg x 25mL/kg/天)、70mmol Na +(70kg x 1.0mmol/kg/天)、70mmol K +(70kg x 1.0mmol/kg/天)和 50g(50g/天)葡萄糖。因此,典型的液体维持方案如下:
-
第一袋:500mL 0.9% 盐水,含 20mmol/LK +,运行 8 小时以上
- 这提供了所有的 Na +、约 1/3的 K +和四分之一的水
-
第二袋:1L 5% 葡萄糖,20mmol/LK +运行超过 8 小时
- 这提供了另外 1/3的K +和一半的水,以及葡萄糖
-
第三袋:500mL 5% 葡萄糖,20mmol/LK +运行超过 8 小时
- 这提供了剩余 1/3的K +和四分之一的水,以及葡萄糖
*如果患者的肾功能充足并且临床血容量正常,则不必完全更换,但应有针对性,以便于处方
纠正液体不足
如果患者最初脱水,除了维持治疗外,您还需要补充液体来纠正这种缺陷。然而,在实践中,很少见患者严重脱水,需要专门计算缺水情况。相反,主观评估是根据临床参数、患者体型和任何合并症进行的。
任何尿量减少(<0.5ml/kg/hr)都应积极处理,进行液体挑战并随后重新检查包括尿量在内的临床参数(同时确保任何导管未被堵塞或患者不留尿)
在 15-30 分钟内补液量应为 250 毫升或 500 毫升,具体取决于患者的体型和合并症。例如,体重 120 公斤的 30 岁男性可能需要 >500 毫升才能对其血管内容量产生影响,而对于患有缺血性心脏病和肾病的虚弱 80 岁女性,250 毫升可能更合适。
弥补持续损失
与许多液体处方一样,这方面也存在一定程度的主观评估。参考表1,应评估4种分泌物中的任何一种是否有过量损失。需要评估的方面可能包括:
-
是否存在第三空间损失?
- 第三空间损失是指液体损失到不可见的空间,例如肠腔(肠梗阻)或腹膜后(如胰腺炎)。
- 有利尿作用吗?
- 患者是否呼吸急促 或发热 ?
- 患者排便量是否比平时多(或造口排量多)?
- 他们是否正在失去富含电解质的液体?
可能遇到的液体丢失导致电解质失衡的常见情况包括脱水(高尿素:肌酐比和高 PCV)、呕吐(低 K +、低 Cl -和碱中毒)或腹泻(低 K +和酸中毒)
持续监控
在开液体处方时,重要的是要记住定期评估他们的液体状态、他们口服的药物,并相应地修改他们的液体处方。使用您的临床评估、护理图表(液体输入输出图表±每日体重)和 U&E 来指导这一点。
关键点
- 液体管理是许多专业的初级医生处方的重要组成部分
- 液体处方的目的可分为复苏、维持、替代
- 在处方前了解每种液体类型的成分至关重要
- 确保在输液后定期检查患者并重新评估他们的需求