颈动脉疾病
作者: 医知苑
最后更新时间: 2024-04-08
作者: 医知苑
最后更新时间: 2024-04-08
介绍
颈动脉疾病是指颈总动脉或颈内动脉 的一根或两根 动脉粥样硬化斑块 积聚 ,导致狭窄或闭塞。
大多数颈动脉疾病是 无症状的,但它也是约 10-15% 的缺血性中风的原因 ,其原因是 斑块破裂或动脉粥样硬化栓塞。
在本文中,我们将探讨颈动脉疾病患者的临床特征、检查和治疗。
分类
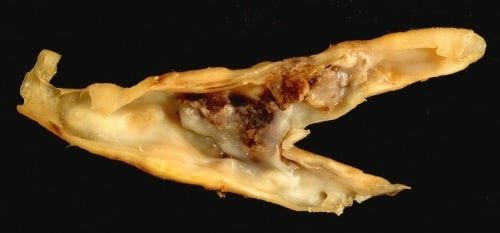
颈动脉疾病的病理生理学与其他地方的动脉粥样硬化相同,从脂肪条纹开始 ,积累 脂质核心 并形成 纤维帽。颈动脉分叉处 的 湍流(图 2)特别容易在该区域发生这一过程。
颈动脉疾病通常根据狭窄程度进行放射学分类:
|
狭窄程度 |
直径减少 |
| 温和的 |
<50% |
| 缓和 |
50-69% |
| 严重 |
70-99% |
| 完全闭塞 |
100% |
表 1 – 根据直径减少情况对颈动脉狭窄程度进行分类
风险因素
颈动脉疾病的主要危险因素是年龄(≥65岁)、吸烟、高血压、高胆固醇血症、肥胖、糖尿病、心血管病史和心血管病家族史。
临床表现
颈动脉疾病通常无症状,但可能表现为局灶性神经功能缺损。这可以采用以下两种形式之一:
- 短暂性脑缺血发作 (TIA) – 持续不到 24 小时即可完全缓解*
- 中风 – 持续超过 24 小时但未完全缓解
*这可能包括短暂性视力丧失,称为一过性黑蒙
对中风患者的大部分详细初步评估通常超出了血管外科医生的范围。牛津 中风(Bamford)分类提供了一个系统,可以根据所涉及的动脉区域对中风的临床特征进行分类(参见附录)。
检查血管系统时, 可能会在颈部听诊颈动脉杂音(然而,在不到一半的病例中,这与颈动脉狭窄有关)*。
*除了中风的临床特征外,颈动脉狭窄(即使完全闭塞)如果是单侧的,也可能无症状;这是由于对侧颈内动脉和椎动脉通过威利斯环的侧支供应
鉴别诊断
动脉粥样硬化是颈动脉疾病最常见的形式。然而,可能还涉及其他病症:
- 颈动脉夹层 – 患者通常较年轻(<50 岁)并且患有潜在的结缔组织疾病,该事件可能由创伤或突然的颈部运动引起
- 颈动脉血栓性闭塞 – 血栓只能通过影像学与动脉粥样硬化斑块区分开来,临床上的表现与动脉粥样硬化相同
- 纤维肌性发育不良 ——这是一种非粥样硬化性狭窄血管病,导致血管壁肥大,主要影响年轻(<50岁)女性,虽然最常见于肾动脉,但颈动脉也可能受到影响,临床上表现为局灶性神经功能缺损
- 血管炎 – 各种大血管血管炎,例如巨细胞动脉炎或大动脉炎,可导致颈动脉狭窄,但患者通常会出现全身症状,其他血管可能会受到影响
此外, 还应考虑神经系统表现的非脑血管 疾病。这些包括低血糖、托德麻痹*、硬膜下血肿、占位性病变、静脉窦血栓形成、发作后状态和多发性硬化症。
*托德麻痹 = 癫痫发作后的单侧运动麻痹
调查
初步调查
任何怀疑患有缺血性(或出血性)中风的患者都应进行 紧急非对比 CT 头部 扫描(图 3),评估是否 有可能适合溶栓治疗的梗塞证据。
针对因中风入院的患者进行的其他检查包括:
- 血液,包括 FBC、U&E、凝血、血脂和血糖
- 心电图(ECG),尤其是检查心房颤动或其他节律异常
如果考虑对有缺血证据的患者进行血栓切除术,通常还需要通过CT 血管造影进行成像
后续调查
一旦诊断出缺血性中风或 TIA,筛查颈动脉是否有导致该症状的疾病非常重要。这可以首先通过 双面超声扫描来完成,它可以很好地估计狭窄程度,并排除任何其他可能的差异。
然后可以通过CT 血管造影进一步表征颈动脉内的病变 ,这可以在任何潜在的手术之前对血管的患病部分进行更准确的评估。
管理
紧急处理
所有疑似中风入院的患者均应开始接受 高流量吸氧 和 优化血糖 (目标 4-11mmol); 入院时还应进行吞咽筛查评估。
初始治疗 取决于中风的性质:
- 缺血性中风 – 如果患者在症状出现后 4.5 小时内入院并符合纳入标准,则静脉注射阿替普酶 (r-tPA),以及 300 毫克阿司匹林(通常口服,如果有言语障碍则直肠给药)
- 出血性中风– 纠正任何凝血障碍并转诊至神经外科(用于潜在的血栓清除*)
血栓切除术适用于确诊为急性缺血性卒中 、 血管造影证实近端前循环闭塞 的患者 ,也可考虑 静脉溶栓 。
*通常不建议对出血性中风进行神经外科手术,除非浅表脑叶出血或心室出血,但这将由神经外科医生自行决定
长期管理
所有患有已知中风或 TIA 的患者也应开始 心血管危险因素管理:
-
长期抗血小板 治疗,通常阿司匹林 300mg OD,持续两周,然后氯吡格雷 75mg OD
- 如果不能耐受,可尝试阿司匹林和双嘧莫的联合治疗
- 他汀类 药物治疗,最好是高剂量阿托伐他汀(超急性期后开始)
- 积极 治疗 高血压 和/或 糖尿病
- 戒烟
- 定期的心血管 锻炼 和 积极的生活方式可以减轻体重
对于任何吞咽困难或失语症,建议转诊至 言语和语言治疗(SALT) 团队。对于任何持续的行动问题,建议进行物理治疗和职业治疗,许多中风患者需要康复。
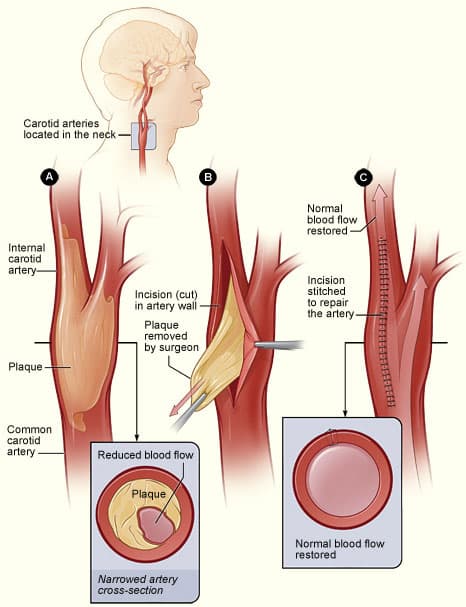
颈动脉内膜切除术
所有有症状的颈动脉狭窄程度在 50-99% 之间的急性非致残性中风(或短暂性脑缺血发作)患者均应转诊接受 颈动脉内膜切除术(CEA) 评估*
适合手术的患者应在出现症状后的前两周内进行手术。手术通常可以使未来中风的风险减半;牛津血管颈动脉狭窄风险评分等工具 可用于帮助确定未来中风的风险。
CEA 涉及去除粥样斑块和相关受损内膜(图 4),从而降低未来中风或 TIA 的风险。 CEA 手术的风险包括缺血性中风 (2-3%) 以及舌下神经、舌咽神经或迷走神经的神经损伤。
* CEA 现在被视为颈动脉支架置入术的更好选择,后者会增加长期重大不良事件的风险
并发症
中风后 7 天的死亡率约为 12%,30 天的死亡率接近 20%。中风的其他并发症包括长期吞咽困难、癫痫发作或持续痉挛、膀胱或肠失禁以及抑郁、焦虑或认知能力下降。
康复最显着的改善发生在 4-6 周内,但 50% 的中风患者在 1 年后仍将依赖他人。
关键点
- 大多数颈动脉狭窄病例没有症状,但该病的主要后遗症是缺血性中风
- 一线调查通过颈动脉超声多普勒进行,确诊病例将通过 CT 血管造影进行进一步评估
- 选定的病例将接受颈动脉内膜切除术(CEA),以降低缺血性中风的风险
附录 – 牛津中风分类
| 分类 | 描述 | 体征和症状 |
| 总前循环中风 (TACS) (20%) | 大脑中动脉或前动脉区域的大皮质卒中 |
必须具备全部:
|
| 部分前循环中风 (PACS) (35%) | 大脑中动脉或大脑前动脉区域的皮质中风 |
将呈现以下任一内容:
|
| 腔隙性中风 (LACS) (20%) | 深部穿通动脉闭塞 |
将呈现以下任何一项:
|
| 后循环中风 (POCS) (25%) | 椎基底动脉或 PCA 循环闭塞,影响脑干、小脑或枕叶 |
可能会出现各种演示,通常:
|