前列腺癌
作者: 医知苑
最后更新时间: 2024-04-09
作者: 医知苑
最后更新时间: 2024-04-09
介绍
前列腺癌是英国男性最常见的癌症,占所有男性癌症诊断的 26%,估计八分之一的男性在一生中会被诊断出患有前列腺癌。
大多数病例发生在老年男性中,尽管 25% 的病例发生在 65 岁以下的男性中。虽然10 年生存率超过 80%,但前列腺癌每年仅在英国就导致超过 10,000 名男性死亡。
病理生理学
尽管前列腺癌的确切病因学是正在进行的研究的主题,但人们普遍认为前列腺癌的生长受到雄激素(睾酮和二氢睾酮(DHT))的影响。
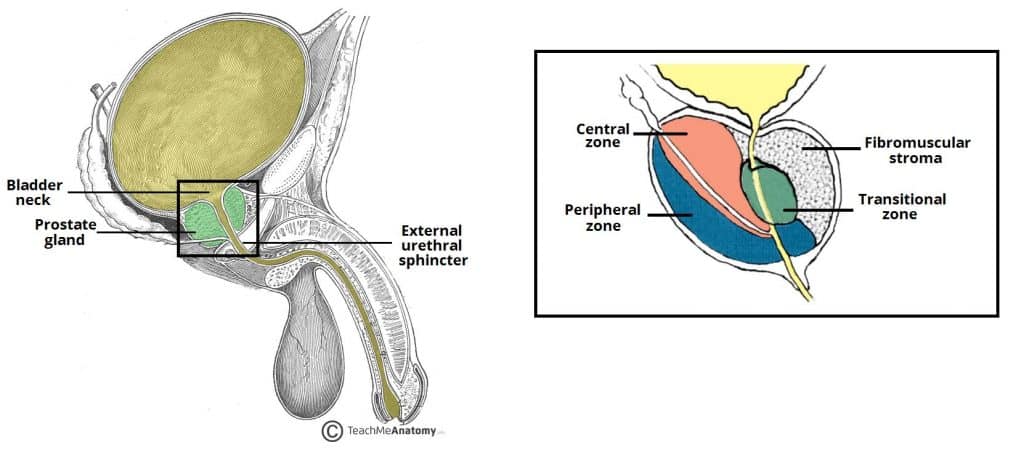
大多数前列腺癌(>95%)是腺癌。超过 75% 的前列腺腺癌起源于周围区,其中 20% 位于移行区,5% 位于中央区(图 1)。前列腺癌通常是多灶性的。
前列腺癌可分为两类:
-
腺泡腺癌 – 起源于前列腺内壁的腺细胞
- 这是前列腺癌最常见的形式(图 2)
-
导管腺癌——起源于前列腺导管内的细胞
- 它比腺泡腺癌生长和转移得更快
风险因素
患前列腺癌的主要危险因素是:
-
年龄,前列腺癌的发病率随着年龄的增长而增加
- 尸检研究显示,75 岁以上男性的患病率估计为 60%
- 种族– 与白人男性相比,非洲黑人或加勒比裔男性一生中被诊断出患有前列腺癌的可能性是白人男性的两倍(四分之一)
- 前列腺癌家族史——家族史与前列腺癌风险增加有关,但只有 9% 的前列腺癌被认为是真正遗传的。
遗传倾向虽然罕见,但也发挥了一定作用,因为携带BRCA2 或 BRCA1 基因的男性面临更大的风险。
其他不太重要的可改变的危险因素包括肥胖、糖尿病、吸烟(与前列腺癌死亡风险增加相关)和运动程度(被认为是保护性的)。
临床表现
根据疾病的阶段,患者可能会出现多种症状。局部疾病可出现下尿路症状 (LUTS),包括尿流减弱、尿频和尿急。
更晚期的局部疾病还可能引起血尿、排尿困难、尿失禁、血精、耻骨上疼痛、腰部疼痛,甚至直肠里急后重。任何转移性疾病都可能导致骨痛、嗜睡、厌食和不明原因的体重减轻等。
如果怀疑诊断出前列腺癌*,则必须进行直肠指检 (DRE),因为大多数前列腺腺癌源自后周边区。检查应检查是否有不对称、结节或固定的不规则肿块的证据。
*>0.2mL 的肿瘤可以触及,实际上,在针对其他适应症进行 DRE 时可能会偶然发现一些肿瘤
调查
实验室测试
前列腺特异性抗原(PSA)是由前列腺中的恶性细胞和正常健康细胞产生的血清蛋白。 PSA 可能继发于前列腺癌而升高。
然而,PSA 可能会因其他几种情况*而升高,包括前列腺肥大、前列腺炎、尿路感染、最近的泌尿外科手术或尿潴留,从而降低其特异性。
*虽然 DRE 可以提高 PSA,但该值被认为<0.3ng/mL,因此不应影响 PSA 结果的解释
| 年龄范围 | 正常PSA |
| 40-49岁 | <2.5纳克/毫升 |
| 50-59岁 | <3.5纳克/毫升 |
| 60-69岁 | <4.5纳克/毫升 |
| >70岁 | <6.5纳克/毫升 |
表 1 – 正常年龄调整血清 PSA 水平指南
使用 PSA 进行进一步计算,例如游离 PSA:总 PSA 比率,可用于将 PSA 男性测试的准确性从 4 提高到 10;较低的游离:总比率与诊断前列腺癌的机会增加相关。也可以使用PSA 密度*,即血清 PSA 水平除以通过成像(即 TRUS、MRI)确定的前列腺体积
*PSA 密度 >0.14ng/mL 2如果经常用作提示前列腺癌可能性增加的阈值
前列腺癌筛查
对无症状男性进行前列腺癌筛查是一个有争议的话题。迄今为止,许多西方国家还没有国家前列腺癌筛查计划。
欧洲前列腺癌筛查随机研究 (ERSPC) 显示 11 年前列腺癌死亡率显着降低。这与美国的前列腺癌、肺癌、结直肠癌和卵巢癌 (PLCO) 筛查试验形成鲜明对比,该试验发现 10 年后前列腺癌死亡率没有降低。然而,PLCO 受到研究控制臂中高达 70% 的污染(PSA 测试)率的限制。
尽管如此,仍然存在关于广泛筛查的益处的疑问以及对筛查人群的过度诊断和过度治疗的担忧。无论如何,对于那些接受 PSA 筛查测试的男性来说,测试前的咨询至关重要。
进一步的调查
对于被认为有前列腺癌风险的男性,例如 PSA 升高或 DRE 异常,应进行前列腺多参数 MRI 扫描(mp-MRI)。 mp-MRI 可以识别前列腺的异常区域,然后可以 针对这些区域进行活检。
目前诊断前列腺癌的标准方法是通过 前列腺组织活检 :虽然有两种潜在的方法,但由于感染风险降低,总体趋势是仅进行经会阴活检:
- 经会阴活检 – 可以作为模板活检 (图 3A),使用网格状模板,以系统的方式对前列腺组织进行采样,也可以作为徒手活检,其中采样由术中超声引导和磁共振成像
- 经直肠超声引导 (TRUS) 活检 (图 3B)——这涉及经直肠前列腺取样,使用超声波作为引导,然后以系统的方式对前列腺组织进行取样
图 3 – (A) 经会阴活检和 (B) 经直肠活检技术的示意图
对于 PSA 升高或持续升高和/或 DRE 可疑的男性,建议在先前活检阴性后重复前列腺活检。
格里森分级系统
格里森分级系统是一种根据前列腺癌的组织学外观对前列腺癌进行分级的评分系统。
前列腺组织样本根据其分化程度进行评分(图 4),然后将格里森评分计算为最常见生长模式 + 所见第二常见生长模式的总和。
本质上,可以分配给前列腺癌患者的最低分数是格里森 3+3。格里森评分越高,预后越差。
前列腺癌是一种异质性疾病,患者的预后取决于风险分层。在临床实践中,格里森评分并不单独用于确定预后和复发风险,而是与PSA水平和TNM分期结合使用。
影像学
通常,患者已经接受了前列腺MRI 扫描,以初步诊断前列腺癌。一旦确诊,需要进一步的分期影像学检查。
前列腺癌的分期通常是针对患有中度或高风险疾病的男性进行的。分期是通过CT 胸腹骨盆扫描和PET-CT 核医学扫描完成的。
管理
每一位前列腺癌患者都应该在前列腺癌多学科专家小组(MDT) 会议上进行讨论。
局部癌症的管理与基于 PSA 水平、格里森评分和 T 分期(来自 TNM)的风险分层直接相关。 NICE 根据以下参数对前列腺癌进行风险分层:
| 风险 等级 | PSA (纳克/毫升) | 格里森 评分 | 临床 阶段 |
| 低的 | <10 | ≤6 | T1-T2a |
| 中间的 | 10-20日 | 7 | T2b |
| 高的* | >20 | 8-10 | ≥T2c |
*高危局限性前列腺癌包含在局部晚期前列腺癌的定义中
根据风险分层将确定应向患者提供哪些治疗方案
- 低 风险 疾病:大多数可以接受主动监测,为那些有疾病进展证据的人提供根治性治疗
- 中风险和高 风险 疾病:应与所有患有中风险疾病和高风险疾病的男性讨论根治性治疗方案,并进行实际的疾病控制。那些具有中等风险的人也可以接受主动监测(不应为高风险疾病提供主动监测)
- 转移性 疾病:化疗药物和抗激素药物可用于治疗转移性前列腺癌
- 去势抵抗性疾病:那些有激素复发性疾病证据的患者可以考虑使用进一步的化疗药物,例如多西紫杉醇。对于患有激素复发性前列腺癌的男性,皮质类固醇可以作为雄激素剥夺疗法和抗雄激素疗法之后的三线激素疗法
警惕等待和主动监控
观察等待 是一种 以症状为导向的前列腺癌治疗方法*,其中治疗被推迟并在出现症状时开始。其目的不是治疗性的。
可以对患有可治愈的低风险疾病的特定患者和某些中风险疾病的患者进行主动监测。当注意到疾病进展时,考虑进行治愈性治疗,这可以推迟或避免与根治性治疗相关的相当大的发病率。
主动监测需要 监测患者 每 3 个月进行一次 PSA、每六个月至每年一次的 DRE,并每隔 1-3 年进行一次活检, 以评估病情进展 并在适当的时间进行干预。 Mp-MRI 也越来越多地用于此类协议中。
*观察等待通常适用于预期寿命较低的老年患者,并且可以为前列腺癌的任何阶段提供;没有预先定义的随访方案,管理主要以患者的护理目标和维持生活质量为指导
手术管理
前列腺癌的主要手术治疗包括根治性前列腺切除术。这包括切除前列腺、切除精囊以及周围组织+/-切除盆腔淋巴结。
该手术也可以通过开放式、腹腔镜或机器人方式进行。
根治性前列腺切除术的副作用包括勃起功能障碍(影响 60-90% 的男性)、压力性尿失禁和膀胱颈狭窄。
放射治疗
外照射放射治疗和近距离放射治疗都是局部前列腺癌常用的治疗干预形式。
近距离放射治疗涉及经会阴将放射性粒子(通常是碘 125)直接植入前列腺,而外束放射治疗则使用聚焦放射治疗来瞄准前列腺并限制对周围组织的损伤。
抗雄激素治疗和化疗
雄激素剥夺疗法(ADT)是治疗转移性前列腺癌的主要方法,可以改善接受放射治疗的患者的预后,因为前列腺癌细胞在缺乏睾酮时会发生凋亡。
选择包括抗雄激素(例如比卡鲁胺)、促性腺激素释放激素(GnRH)受体激动剂(例如戈舍瑞林)和拮抗剂(例如地加瑞克)或手术去势。现在存在更新的激素疗法,例如 恩杂鲁胺 和 阿比特龙药物,可降低血清睾酮水平。
化疗通常仅适用于转移性前列腺癌患者。使用的化疗药物的一些例子包括 多西他赛或卡巴他赛。
关键点
- 大多数前列腺癌是由周围区域产生的腺泡腺癌
- 年龄、种族和家族史是前列腺癌发生的关键危险因素
- 通过经直肠或经会阴前列腺活检进行诊断和预后,并进行格里森评分,以及 DRE 结果、PSA 和放射学分期
- 前列腺癌根治术、外照射放射治疗和近距离放射治疗是局部或局部晚期前列腺癌的主要治疗方法
- 抗雄激素治疗对转移性疾病有效