脊柱肿瘤
作者: 医知苑
最后更新时间: 2024-04-13
作者: 医知苑
最后更新时间: 2024-04-13
分类
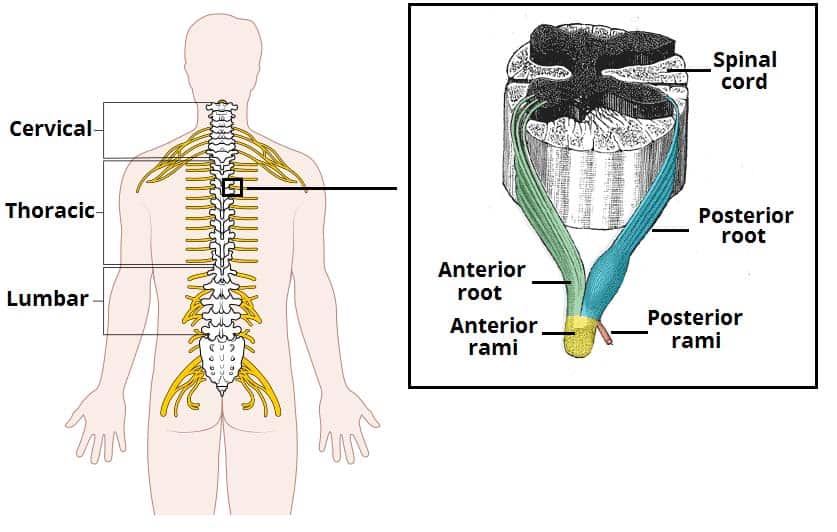
脊柱肿瘤可以是髓内肿瘤、髓外肿瘤和硬膜外肿瘤。有多种亚型,详见附录。
硬膜外
硬膜外肿瘤是最常见的脊柱肿瘤,起源于椎骨本身。虽然大多数是转移性沉积物,但也有一小部分是原发性的,无论是良性*还是恶性。Enneking 分期评分分别用于良性和恶性肿瘤。
*一些良性脊柱肿瘤与脊柱畸形有关,例如骨样骨瘤和成骨细胞瘤通常与脊柱侧凸有关
髓内
髓内肿瘤起源于脊髓本身,大约 60%-70% 是神经胶质来源的。这些肿瘤通常生长缓慢,具有非特异性症状。由于脊髓的致密性,任何对髓内肿瘤的手术干预都有很高的医源性损伤风险。
髓外
髓外肿瘤起源于位于硬脑膜和脊髓之间空间内的一系列组织,例如神经、血管、脑膜层。它们通常表现为疼痛,但幸运的是几乎总是良性的且界限清楚,使它们适合成功的手术切除。
转移性脊柱肿瘤
大多数脊柱肿瘤是远处原发肿瘤的继发性沉积。转移至脊髓的最常见原发灶是肺、乳腺、前列腺、肾和甲状腺。
转移性脊髓肿瘤的主要并发症是转移性脊髓压迫症 (MSCC),影响约 5-10% 的癌症患者,如果不治疗可能导致永久性瘫痪。
转移性脊柱疾病的预后可以通过修订后的德桥评分来指导,包括体能状态、椎外骨转移的数量、椎体内的转移、主要内脏器官的转移、癌症的原发部位以及脊髓麻痹的证据计算总体平均生存率。
临床表现
最常见的表现特征是疼痛,通常是长期存在的局部疼痛,本质上是钝痛,仰卧位可能会加剧疼痛。
神经根或脊髓受压的患者也可能出现运动症状 (无力或瘫痪、括约肌功能丧失)和感觉症状(感觉异常)。在恶性病变中,可能会出现全身症状,包括体重减轻或疲劳。
确保完成全面的周围神经系统检查,注意存在的任何神经系统缺陷的水平。记录任何背痛的危险信号是至关重要的。
背痛的危险信号
| 年龄<16岁或>55岁第一集 |
| 癌症史 |
| 夜间疼痛 |
| 进行性神经病学 |
| 持续或持续的症状 |
| 外伤史(特别是已知有骨质疏松症) |
| 已知免疫功能低下 |
风险因素
某些遗传条件会增加患脊柱肿瘤的风险,包括 1 型和 2 型神经纤维瘤病(神经鞘瘤)、结节性硬化症(星形细胞瘤)、Von Hippel-Lindau 病(血管母细胞瘤)和 Li-Fraumeni 综合征(神经胶质瘤)
其他危险因素包括辐射暴露增加、既往恶性肿瘤和家族史。
调查
所有患者均应进行常规血液检查,包括 FBC、LFT、CRP 和 ESR 以及骨轮廓。影像学检查取决于临床特征。
根据中心的不同,患者最初可能会拍摄受影响区域的平片 X 光片,但这些照片的敏感性和特异性往往较差。骨扫描,例如 PET-CT 成像,可用于评估脊柱继发性转移。
脊柱 MRI 扫描应作为疑似脊柱肿瘤病例的金标准成像,可以很好地确定病变的范围和性质。
对于原发性肿瘤,如果仅通过影像学检查无法确诊,则可能需要进行活检(穿刺活检或切开活检)来确定肿瘤类型并确认诊断。
管理
脊柱肿瘤的治疗应由多学科团队(MDT)决定,并听取神经外科医生、肿瘤科医生和放射科医生等的意见。处理计划应根据病变的生物学、位置和扩散来确定。
简而言之,许多良性病变可以简单地随着时间的推移进行监测,仅在必要时进行手术干预,而恶性病变则需要手术、辅助化疗和辅助放疗的潜在组合(两者都可减少肿瘤体积和相关水肿)。
确保患者获得最佳的疼痛管理,尤其是使用神经性镇痛药。患者通常受益于口服类固醇,减少肿瘤大小和压迫症状。
手术管理
对于合适的病例,手术治疗的主要方法是减压和切除。在某些情况下也可以使用术前栓塞,以帮助手术治疗。
可以使用多种手术技术,包括刮除术、病灶内切除术(通常用于良性病变或部分切除无法手术的恶性肿瘤)或整块切除*(切除整个肿瘤并保留一层正常组织)
*主要方法有椎体切除术、矢状切除术、后弓切除术。
关键点
- 脊柱肿瘤有多种类型,根据病变的性质和位置进行分类
- 最常见的主诉是背痛
- 通常会监测良性肿瘤,并在必要时使用外科技术切除
- 恶性肿瘤应采用手术技术与辅助疗法一起治疗
附录
硬膜外
原发性良性肿瘤
|
肿瘤亚型 |
受影响最大的人口 |
发病 |
| 骨软骨瘤 | 20岁以下,男性多见 | 生长板上软骨细胞和骨细胞过度生长 |
| 血管瘤 | 30-50岁(主要影响胸椎和腰椎水平) | 血管瘤由呈格子状的厚壁血管组成 |
| 朗格汉斯细胞组织细胞增多症 | 20岁以下,男性多见 | 发病机制未知;其特征是存在类似于骨髓来源的朗格汉斯细胞的细胞 |
|
骨样骨瘤
|
20 岁以下,男性更常见(通常表现为夜间疼痛,可通过 NSAID 缓解) |
小病变,由病灶(扩张的血管、成骨细胞、类骨和纤维骨)、纤维血管边缘和周围的反应性硬化组成
|
| 骨母细胞瘤 | 20-30岁,多见于男性(主要影响宫颈水平) | 由产生类骨质和纤维骨的成骨细胞组成 |
| 巨细胞瘤 | 40-50岁,女性多见 | RANK/RANKL信号通路过度表达,导致破骨细胞过度增殖 |
原发性恶性肿瘤
|
肿瘤亚型 |
受影响最大的人口 |
发病 |
| 骨肉瘤 | 30-50岁,男性多见(主要影响腰骶部) | 产生类骨质组织的中胚层衍生病变 |
| 软骨肉瘤 | 40-60岁(主要影响胸部水平) | 组织学通常显示透明软骨在粘液样基质内细胞结构增加 |
| 脊索瘤 | 30-50岁(主要影响骶骨) | 软组织分叶状肿块,带有粘液细胞,延伸至相邻椎骨 |
| 多发性骨髓瘤 | 50岁以上(主要影响腰骶部水平) | 由网状基质上的浆细胞产生 |
| 尤文肉瘤 | 20-30岁(主要影响腰骶部水平) | 由小而圆的蓝色细胞组成,起源于髓腔,侵入 Harvesian 系统 |
髓内
| 肿瘤亚型 | 受影响最大的人口 |
发病 |
| 室管膜瘤 | 30-50岁,男性多见 | 由中央管内壁的室管膜细胞产生;经常观察到血管周围假玫瑰花结(血管周围肿瘤细胞的聚集) |
|
粘液乳头状室管膜瘤
|
30-50岁,男性多见 |
由室管膜神经胶质细胞产生,几乎全部位于髓圆锥和终丝
|
| 星形细胞瘤 | 20-40岁,男性多见 | 来自星形胶质细胞的恶性肿瘤(尽管大多数星形细胞瘤是良性的) |
|
血管母细胞瘤
|
30-50岁,男性多见。与 von Hippel Lindau 病相关 | 血管肿瘤,由内皮细胞、周细胞和基质细胞组成 |
髓外
| 肿瘤亚型 | 受影响最大的人口 | 发病 |
| 神经鞘瘤 | 30-50岁,与神经纤维瘤病相关 | 由脊髓根周围的神经鞘细胞产生 |
| 脑膜瘤 | 50-70岁,女性多见(主要影响胸部水平) | 由蛛网膜绒毛细胞产生,通常生长缓慢的病变 |