脑膜瘤
作者: 医知苑
最后更新时间: 2024-04-13
作者: 医知苑
最后更新时间: 2024-04-13
介绍
脑膜瘤是由脑膜内的蛛网膜脑膜上皮细胞产生的非神经胶质细胞生长。脑膜瘤约占所有脑肿瘤的 30%。
脑膜瘤通常是良性的且生长缓慢。大约90%的脑膜瘤发生在颅骨内,其中25%发生在大脑镰周围,20%发生在凸面,20%发生在蝶骨翼。
目前脑膜瘤的年发病率约为每 10 万人中 1.3-7.8 例, 女性比男性更常见。
分类
WHO脑膜瘤分类将其分为3级
| 年级 | 类型 | 特征 |
|
我 |
脑膜瘤 | 90%的脑膜瘤是良性肿瘤 |
|
二 |
非典型脑膜瘤 | 5%的脑膜瘤,异常细胞,切除后更容易复发 |
|
三、 |
间变性脑膜瘤 | 5% 的脑膜瘤是恶性肿瘤,生长速度快,切除后复发率更高 |
风险因素
大多数病例是散发的,没有可识别的风险因素。然而,已知的危险因素包括年龄增长、既往颅脑照射或某些遗传性疾病(例如 II 型神经纤维瘤病)。
临床表现
脑膜瘤的表现与任何占位性病变一样。它们通常也可能是偶然发现的,尤其是在无症状且良性的情况下。
临床特征可包括癫痫发作、颅神经麻痹或视野缺损、语言功能障碍或颅内压升高的特征。
鉴别诊断
潜在的差异可以是肿瘤性或非肿瘤性病变。肿瘤性病变包括神经胶质瘤、继发性转移瘤或淋巴瘤,而肿块病变的非肿瘤性原因包括感染(即脑脓肿)或梗塞。
调查
影像学
具有 IV 对比的 CT 头部成像通常是进行的一线检查。脑膜瘤表现为边界清楚(球状)的轴外 肿块,成像上具有均匀的对比度增强,以及潜在的硬脑膜增厚相关区域。
MRI 成像也可用于进一步表征和评估病变。可能需要进行血管造影来评估肿瘤的血液供应,以帮助制定计划的手术方法。
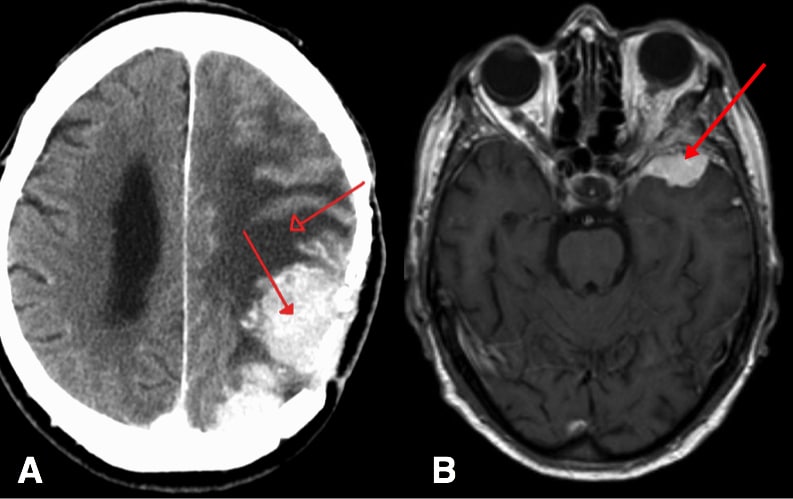
图 2 (A) CT 扫描显示脑膜瘤周围有水肿 (B) MRI 扫描显示脑膜瘤
活检
活检可用于确认诊断,这可以通过立体定向(钻孔)方法或通过开放探查(开颅手术)来实现。
对于钻孔方法,可以使用Leksell 立体定向框架,该框架基于矩形环上的弧线,通过四个销钉连接到头骨上。然后,系统协调目标中心以执行活检(也可用于伽玛刀手术,稍后讨论)。
管理
治疗选择取决于患者因素(例如年龄、合并症、体能状态)、疾病因素(例如体积、位置、生长证据、钙化证据)和治疗因素(例如满意切除或疾病控制的概率、手术风险) )
治疗方案包括血管内栓塞、手术切除、放射治疗(包括伽玛刀)的组合。化疗将用作手术的辅助治疗,或用于治疗未分化或复发性脑膜瘤。
血管内栓塞术
这种治疗通常由介入神经放射科医生*进行,涉及在栓塞肿瘤之前将血管内导管穿过脑膜瘤的位置。
该技术可以作为神经外科切除的辅助手段,旨在优化 切除成功的机会(最大限度地减少血管丰富的肿瘤的出血),缩短手术时间和恢复时间,甚至促进姑息治疗
*术中数字减影血管造影可用于确定目标脉管系统的正确位置
手术切除
可以进行的切除范围 (EOR) 有 3 种分类 (1)大体全切除* (2)次全切除(3)仅活检。
为了精确定位病变部位,通常采用Mayfield三点固定法; Mayfield 夹用于固定患者的头骨,然后将图像引导系统和牵开器组件连接到夹上。
使用表面解剖标志通过导航确认脑膜瘤的位置。所选择的手术方法旨在最大限度地保护正常解剖结构和病变暴露。
*虽然整个肿瘤被切除,但微小的细胞可能仍然存在
术中设备
cavitron 超声外科吸引器 (CUSA) 使用超声波波对神经组织进行空化,然后可对其进行抽吸 +/- 冲洗
神经导航用于增强病变定位并促进关键结构的保护。 3D 模型由光学/电磁探头和探测器创建,将轴向图像重建为 3D 模型。
放射治疗
在肿瘤复发或因因素妨碍手术的情况下,放射治疗可以作为手术的辅助手段。
立体定向放射外科(SRS) 使用高剂量聚焦辐射瞄准病灶,最大限度地减少对周围组织的损伤,甚至可以实现长期肿瘤控制。
其中一种类型的 SRS 是Gamme 刀,它使用来自所有三个维度的多束辐射聚焦在一个小体积上,从而可以传递高辐射剂量。
预后
脑膜瘤切除的辛普森分级可用于帮助预测治疗后的症状复发(尽管现在也可以采用其他因素来确定死亡率)
|
描述 |
10年复发 |
|
| 一级 | 完全切除,包括切除下面的骨头和相关的硬脑膜 |
9% |
| 二级 | 硬脑膜附着物完全切除加凝固 |
19% |
| 三级 | 完全切除,无需切除硬脑膜或凝固 |
29% |
| 四级 | 次全切除 |
44% |
| Ⅴ级 | 简单减压+/-活检 |
100% |
关键点
- 脑膜瘤是最常见的原发性脑肿瘤,其中 90% 是良性的
- 通过 CT 和/或 MRI 成像,然后进行活检来做出明确诊断
- 治疗选择包括手术干预或放射治疗
- 立体定向放射外科可成功用于治疗手术无法触及的肿瘤和控制局部肿瘤生长