颅内压监测
作者: 医知苑
最后更新时间: 2024-04-13
作者: 医知苑
最后更新时间: 2024-04-13
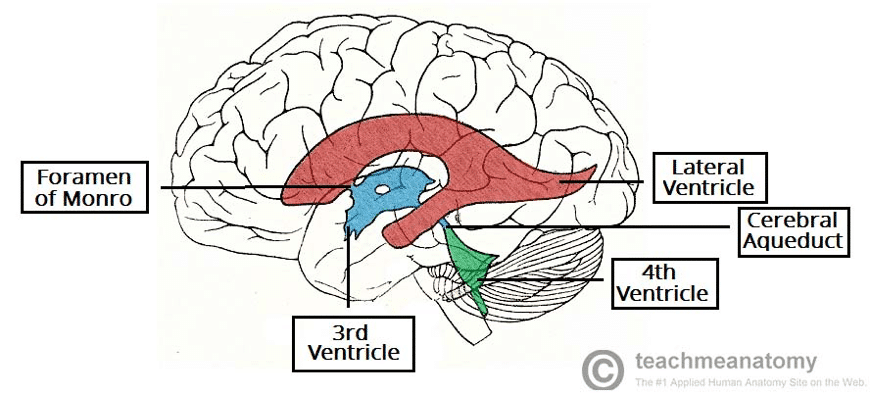
颅内压 (ICP) 的正常范围是5 – 15mmHg。平均颅内容积为1700ml(由大脑1400ml+脑脊液150ml+血液150ml组成),脑脊液(CSF)每天产生约500-600ml。
头骨是一个刚性隔间,Monro-Kellie 学说描述了压力-体积关系,即刚性头骨隔间内各部件之间的动态平衡:
V颅内= V脑+ V脑脊液+ V血液
为了保护大脑,可以将血液和脑脊液容量作为主要保护。然而,这种机制可以通过大幅增加这些数量来克服。
本文讨论 ICP 监测的重要性及其实施方法。
临床表现
ICP升高的临床特征将从最初的轻微非特异性症状发展到晚期的显着症状。
早期发作的症状包括早晨头痛(咳嗽、用力或摇头时更严重)、呕吐(不伴有恶心)、嗜睡或精神状态改变。
检查时,可能存在眼部麻痹、视乳头水肿或瞳孔不规则,包括单侧散瞳或瞳孔光缺陷
晚期特征包括持续呕吐、库欣三联征*、眼肌麻痹,以及最终昏迷和死亡。
*库欣三联征由呼吸不规则、心动过缓和收缩期高血压(脉压宽)组成
ICP 监测的适应症
虽然ICP监测最常用于治疗严重头部外伤,但其用途也扩展到脑脊液循环障碍,并且可以用于诊断或治疗(通过去除脑脊液以降低压力)。
目前ICP监测的适应症包括创伤性脑损伤(TBI)、脑积水或发生脑积水的高风险病症(例如占位性病变或蛛网膜下腔出血)、特发性颅内高压或雷氏综合征
ICP 监测的禁忌症包括凝血病或抗凝药物、头皮感染或脑脓肿。
ICP监测仪插入后的主要并发症是感染(脑膜炎、脑室炎、伤口感染)、颅内出血、装置故障或放置困难以及心室塌陷 (可能导致小脑幕疝)。
ICP 监测仪的类型
有两种基本的 ICP 监测类型:仅通过 ICP 数据(通常称为“螺栓”)或ICP 数据加脑脊液引流。 ICP 监测仪的三种主要类型是心室外引流 (EVD)、蛛网膜下腔螺栓和硬膜外螺栓(图 2)。
这些探针通常还可用于测量其他生理参数,包括温度、乳酸和 pH 值。
蛛网膜下腔螺栓
蛛网膜下腔螺栓是一种小型且不显眼的设备,可实现良好的 ICP 波形分辨率。它相对容易安装,并且比 EVD侵入性更小。
然而,它确实存在一些局限性,包括缺乏治疗用途、安装后无法重新校准、换能器尖端如果接触脑实质会被阻塞、感染风险较高以及缺乏幕下区分能力等。压力。
硬膜外栓
硬膜外栓还具有缺乏治疗用途的局限性。它还具有更明显的信号衰减,因此常常会低估 ICP。然而,它确实降低了感染风险,这比蛛网膜下腔栓塞具有优势。
心室外引流
脑室外引流( EVD),也称为充液转导脑室造口术,是治疗 ICP 升高的黄金标准干预措施*
其主要优点包括用于治疗性脑脊液抽吸的额外用途,很少会阻塞,而且价格便宜,但难以安装。其局限性包括感染(脑室炎)和对底层脑实质的潜在损害。
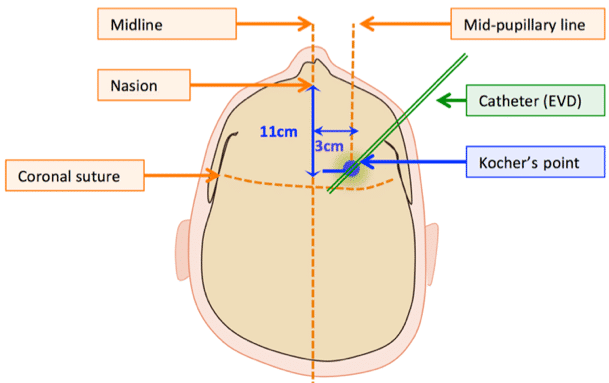
它们最常插入 Kocher 点,但 EVD 插入的替代点包括 Keen 点、Frazier 点和 Dandy 点
*与硬膜下、硬膜外或蛛网膜下压相比,脑室压力可以更好地反映整体脑脊液压力
ICP监测波形
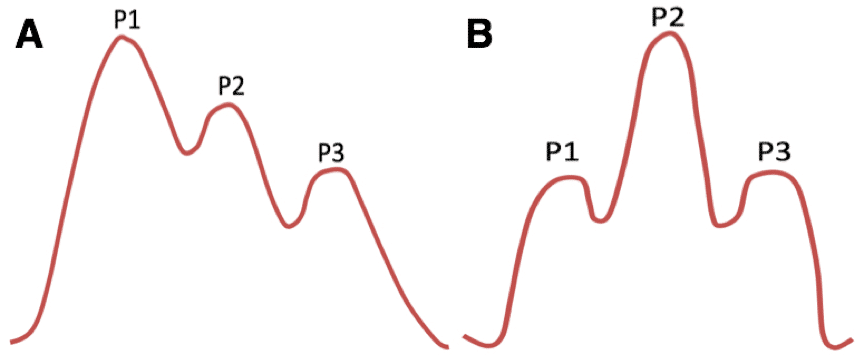
ICP 监测产生的波形可用于推断存在的潜在病理。产生的波形总结于表 1 中。
| 波相 | 波名 | 代表 |
| P1 | 打击乐器 | 动脉搏动 |
| P2 | 潮汐 | 颅内顺应性 |
| P3 | 重搏 | 主动脉瓣关闭 |
表 1 – ICP 监测的波形特征
监测波相的高度顺序为P1>P2>P3。如果 P2 最高,则表明 ICP 可能升高(图 4)。
关键点
- 高于 20mmHg 的压力通常代表治疗 ICP 升高的阈值。
- 最常见的 ICP 监测指征是严重的 TBI。
- ICP 监测的三种主要干预措施是心室外引流、蛛网膜下腔栓塞和硬膜外栓塞。
- 监视器通常插入科赫点。
- ICP 监测必须由经过培训的专业人员进行监督,定期检查校准和管道。