胰腺囊性肿瘤
作者: 医知苑
最后更新时间: 2024-04-08
作者: 医知苑
最后更新时间: 2024-04-08
介绍
胰腺囊性肿瘤是一组胰腺病变,其特征是存在上皮衬里的壁,并且通常充满液体(或不太常见地富含粘蛋白或固体成分)。
绝大多数是良性的并且是 偶然发现的,但有些有恶变的潜力,因此需要进行适当的检查以确定是否需要手术切除或长期监测。
胰腺囊肿大多 无症状,但由于近年来横断面成像的使用增加,其 发病率正在增加。目前估计普通人群中胰腺囊肿的 患病率约为 8%。
胰腺囊肿与假性囊肿不同 ,假性囊肿是发生在胰腺内或胰腺附近任何地方的充满液体的区域,但缺乏上皮细胞壁,通常是胰腺炎的长期后遗症。
调查
胰腺囊性病变的特征应结合超声、CT 成像和MRI 成像,通常与内窥镜超声(EUS) 结合使用,常用于通过细针抽吸(FNA) 和活检对囊液进行取样。这允许定义病变的亚型,排除恶性肿瘤(并能够估计恶性肿瘤风险)。
放射学特征通常可以诊断 囊肿亚型,但如果需要进一步分析,则需要进行 EUS 联合 FNA,这样可以对囊液进行 Ca19-9、Ca125、淀粉酶和 CEA 的细胞学检查和生化分析(表 1)
囊肿亚型
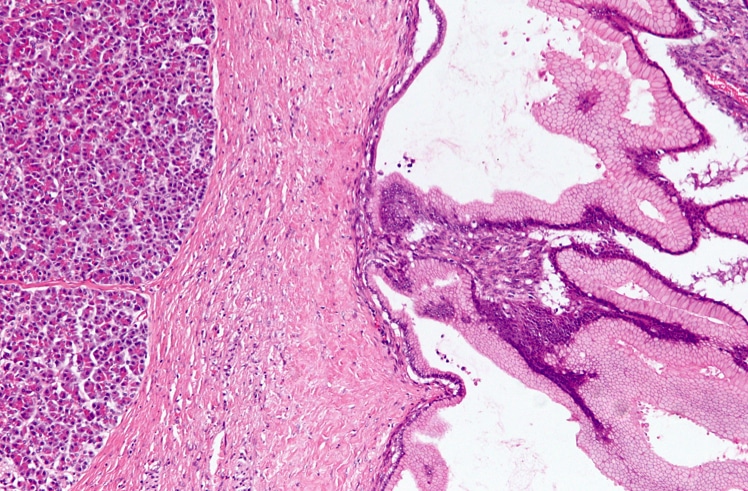
囊肿可根据其内容物分为浆液性或粘液性,胰腺中最常见的囊性肿瘤是浆液性囊性肿瘤(SCA)(30-40%),粘液性囊性肿瘤(MCN)(10-45%)和内-囊性肿瘤。导管乳头状粘液性肿瘤(IPMN)(20-30%),较罕见的类型包括实性假乳头状肿瘤(<10%)和囊性内分泌肿瘤(<10%)。
对于每种囊性病变亚型,已确定了许多增加恶变 风险的特征。这些特征的存在应导致对手术切除进行更密切的监测或评估。
- SCA 的恶性可能性较低,约为 3%,但肿瘤超过 40 毫米、生长快速或引起症状的肿瘤可能需要切除
- MCN 高风险特征包括尺寸 >40 毫米或影像上任何增强的附壁结节
- IPMN 高风险特征包括存在黄疸、影像学上任何强化壁结节≥5mm,或主胰管≥10mm
| 囊肿类型 | 放射学特征 | 流体外观 | 生化特征 | 细胞学特征 |
| 浆液性囊腺瘤 | 单个病灶内有多个囊肿,中央有疤痕 | 薄+/-血染色 |
淀粉酶 – 低
Ca19-9 – 可变 CEA – 低 Ca125 – 低 |
立方形细胞,具有透明、富含糖原的细胞质 |
| 粘液性囊性肿瘤 | 单个囊性病变+/-少量分隔 | 粘液性 |
淀粉酶 – 低
Ca19-9 – 可变 CEA – 高 Ca125 – 可变 |
具有不同异型性的柱状粘液细胞 |
| 导管内乳头状粘液性肿瘤 | 合并可能的胰管扩张 | 粘液性 |
淀粉酶 – 高
Ca19-9 – 可变 CEA – 高 Ca125 – 低 |
具有不同异型性的柱状粘液细胞 |
表 1 – 在放射学和内镜超声评估中定义常见胰腺囊性肿瘤的特征(改编自 Brugge WR 等人)
管理
新诊断的胰腺囊性肿瘤应转至HPB 多学科专家小组(MDT)会议进行讨论和适当的随访。
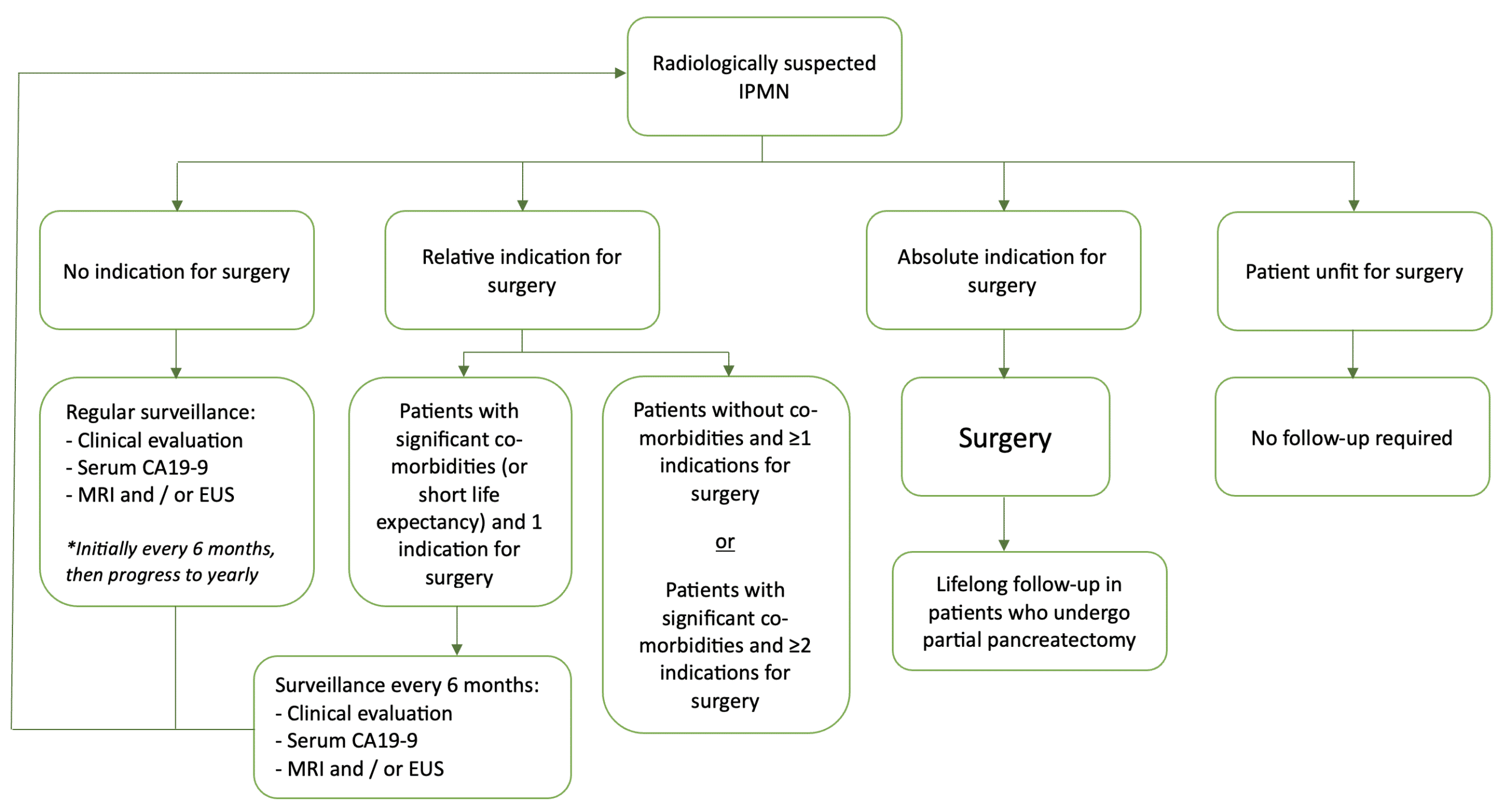
有症状的囊肿和具有高危特征的囊肿 应考虑手术切除。具体对于 IPMN,手术指征包括:
- 手术的绝对指征– 细胞学检查呈阳性,提示恶性肿瘤或高度不典型增生、实性肿块、存在黄疸(由于肿瘤)、增强的附壁结节 >5mm 或主胰管≥10mm
- 手术的相对指征– 生长速度 >5mm/年、CA19-9 血清水平升高、主胰管 5 – 9.9mm、囊肿直径 >40mm、强化附壁结节 <5mm、新发糖尿病或急性胰腺炎(来自 IPMN) )
建议手术候选但无高危特征的 IPMN 或 MCN 患者 接受监测。 MRI 胰腺作为推荐的监测成像方式(图 4)。如果患者不适合接受手术或不希望接受手术干预,则可以停止监测。
预后
这些患者的 预后 高度 依赖于囊肿的亚型;非恶性和非侵袭性囊肿预后良好,而恶性囊肿的预后与早期胰腺腺癌相似
关键点
- 胰腺囊肿是胰腺内发现的充满液体的病变,通常无症状
- 大多数胰腺囊肿是偶然发现的,需要通过 CT 胰腺或 MRCP 成像和内镜超声进行正式表征
- 结合病史、检查、放射学特征、液体细胞学和生物标志物分析通常可以诊断胰腺囊肿的类型并确定恶变的风险
- 有症状的囊肿、具有高危特征的囊肿以及已知具有高恶变风险的囊肿应转诊手术切除,其余的可进行定期监测