蛛网膜下腔出血
作者: 医知苑
最后更新时间: 2024-04-13
作者: 医知苑
最后更新时间: 2024-04-13
介绍
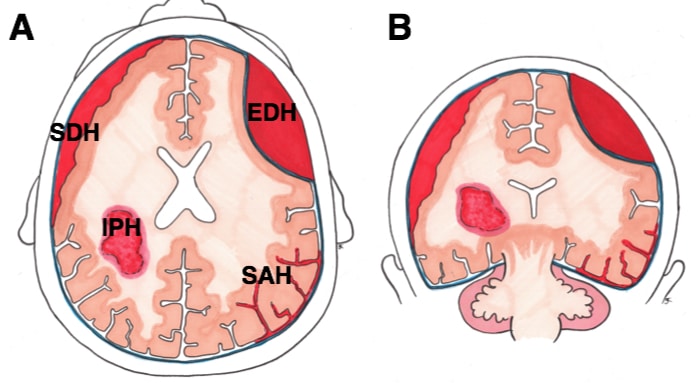
蛛网膜下腔出血(SAH) 是指出血进入蛛网膜下腔,即蛛网膜和软脑膜之间的解剖间隙(图 1)。
SAH可分为动脉瘤性或非动脉瘤性原因:
- 动脉瘤疾病 (85%) 与 ADPKD、纤维肌性发育不良、结缔组织疾病、动脉粥样硬化和高血压有关
- SAH 的非动脉瘤原因包括外伤、动静脉畸形、凝血病或肿瘤相关
它们通常发生在60 岁左右的患者中,占所有中风的 3%。
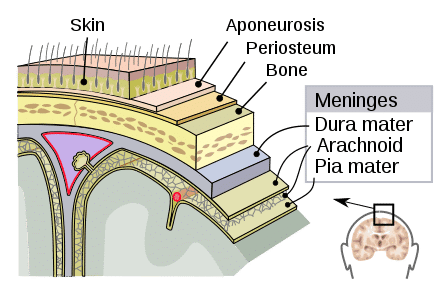
图 1 – 脑膜层
浆果动脉瘤
浆果动脉瘤是发生在动脉分叉处的“浆果状”真动脉瘤。
它们是典型的囊状动脉瘤,主要发生在 Willis 环和大脑中动脉分叉处(图 2)。
大约 3% 的成年人患有未破裂动脉瘤;破裂的年龄为40-60岁,可导致蛛网膜下腔出血、脑血肿或脑室内出血。
调查
对疑似蛛网膜下腔出血的调查应旨在首先确认是否存在蛛网膜下腔出血,然后定位任何潜在出血的来源,以决定处理计划
初步调查
通常需要进行初始紧急非对比 CT 头部扫描来评估 SAH(图 4),12 小时内的敏感性为 98%(但是可能无法发现小的 SAH)。在蛛网膜下腔内可以看到超衰减物质,最明显的是在 Willis* 环或外侧裂周围。
如果初始 CT 呈阴性,但临床病史提示 SAH,则可能需要进行腰椎穿刺(LP)。在 SAH 病例中,腰椎穿刺后的脑脊液分光光度分析将显示氧合血红蛋白和胆红素水平升高。
*发生这种情况是因为大多数浆果动脉瘤发生在该区域

图 4 – 平扫 CT 显示蛛网膜下腔基底池有高信号区域,与蛛网膜下腔出血一致,侧脑室颞角增宽,提示相关脑积水
明确的成像
一旦确认 SAH,就需要进一步成像以定位出血源。
根据治疗中心的不同,有几种潜在的治疗方法可供选择,包括CT 血管造影或数字减影血管造影(可以更好地观察较小的血管和喂养血管)。
管理
治疗的主要方法是彻底治疗出血区域并减少潜在的并发症。
所有急性不适的患者均应采用 A 到 E 的方法稳定病情,必要时进行液体复苏和止吐镇痛。一旦确定病情,早期神经外科介入至关重要,并转移到高度依赖的护理中心。
患者可以开始服用尼莫地平,这是一种钙通道阻滞剂,旨在减少血管痉挛并降低迟发性脑缺血的风险。
手术管理
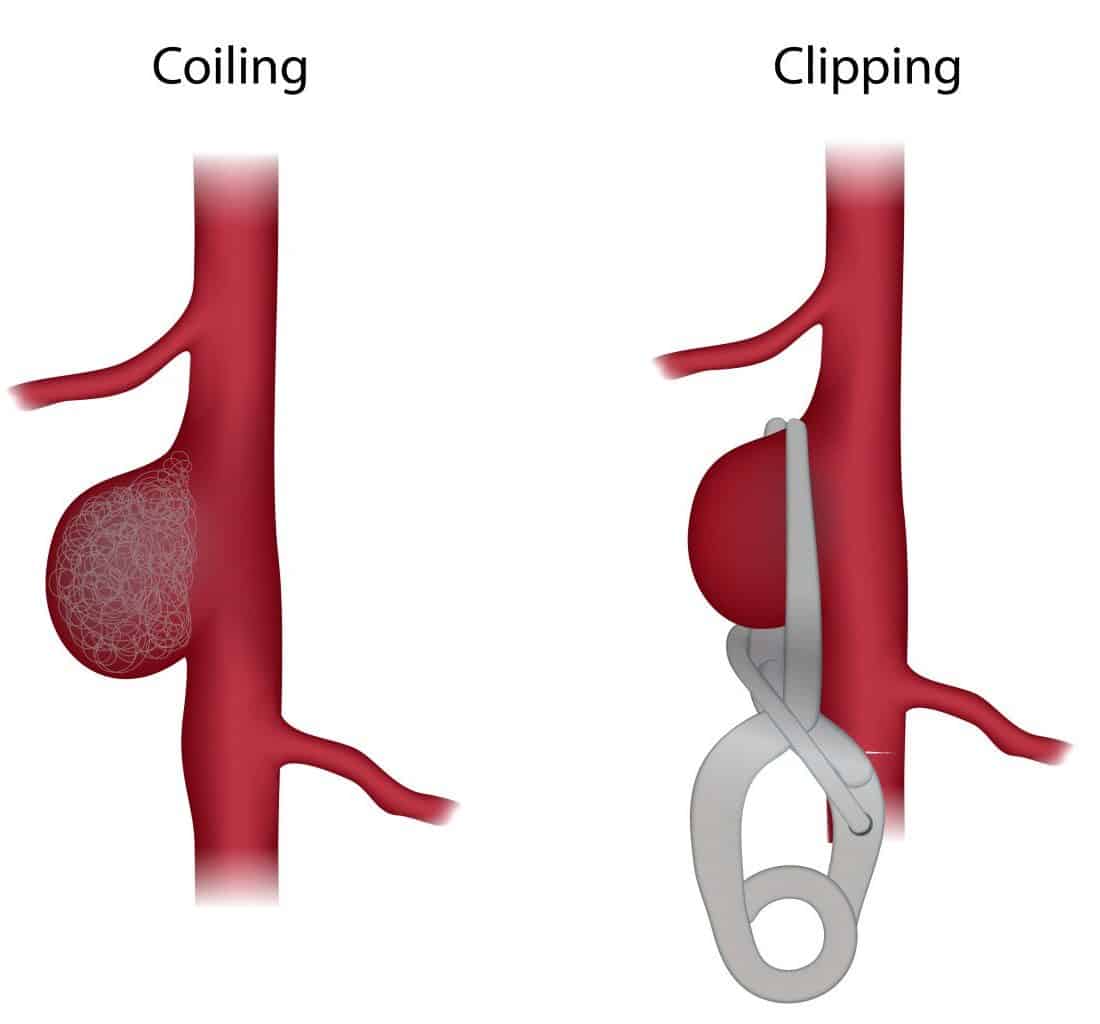
破裂的动脉瘤性蛛网膜下腔出血通常需要神经外科干预,根据位置、大小、年龄和合并症,对动脉瘤进行盘绕或夹闭。
近 80% 的动脉瘤是盘绕的(图 5),但这需要合适的动脉瘤颈与穹顶比率。弹簧圈缠绕更适合存在多种合并症、患者年龄较大、存在血管痉挛或深部或沿基底动脉存在动脉瘤的情况。
目前仅在少数动脉瘤中进行夹闭术,主要是当动脉瘤形态不适合卷绕时(例如宽颈动脉瘤)、存在凝块或先前卷绕的动脉瘤已破裂。
持续监控
患者需要密切监测潜在的并发症,包括再出血、脑积水、血管痉挛和电解质紊乱(特别是低钠血症)。
患者可能需要进行 ICP 监测。可以开始预防性使用左乙拉西坦以降低癫痫发作风险。
关键点
- 蛛网膜下腔出血是指出血进入蛛网膜下腔,最常见的是由贝里动脉瘤破裂引起
- 患者通常会出现严重的突然发作的枕部头痛,并有脑膜炎和意识下降的证据
- 患者最初应进行非增强 CT 头部扫描,以评估潜在的蛛网膜下腔出血
- 适合介入治疗的破裂动脉瘤通常会进行冷却