慢性肠系膜缺血
作者: 医知苑
最后更新时间: 2024-04-08
作者: 医知苑
最后更新时间: 2024-04-08
介绍
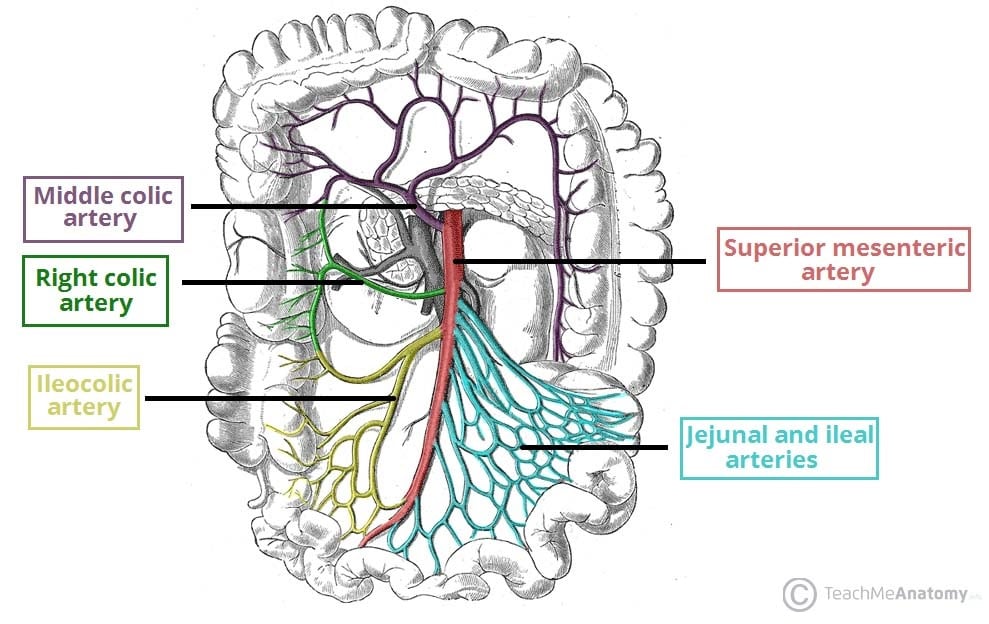
慢性肠系膜缺血(CMI)是由于 腹腔干、肠系膜上动脉(SMA)和/或肠系膜下动脉(IMA)的动脉粥样硬化导致肠道供血减少而逐渐恶化。
慢性肠系膜缺血多发生于60岁以上人群, 以女性患者多见。由于侧支循环,患有肠系膜血管动脉粥样硬化疾病的患者通常是无症状的,因此这种动脉粥样硬化通常是无症状的。
在本文中,我们将探讨慢性肠系膜缺血患者的病因、临床特征和治疗。
病理生理学
肠系膜血管内动脉粥样硬化斑块的逐渐积聚使管腔变窄,损害了流向内脏的血流,导致肠道供血不足。
侧支血液供应意味着通常至少有两个腹腔、SMA 和 IMA 受到影响,患者才会出现症状,最有可能至少有一根血管闭塞。
休息时,患者通常没有症状,但任何对血液供应的需求增加(即进食后)或总血容量减少(例如严重出血)都会加剧症状。
风险因素
慢性肠系膜缺血的主要危险因素是吸烟、高血压、糖尿病和高胆固醇血症。
临床表现
与慢性肠系膜缺血相关的一组典型症状是:
- 餐后疼痛– 通常发生在进食后 10 分钟至 4 小时左右*
- 体重减轻——热量摄入减少和吸收不良的结合
- 并发血管并发症,例如既往 MI、中风或 PVD
其他不太具体的症状可能包括排便习惯改变(通常是稀便)、恶心和呕吐。检查结果往往不具体;可能存在营养不良/恶病质、全身腹部压痛和腹部杂音的证据。
*这可能与对进食的恐惧(sitophobia)有关,因为进食与疼痛有关
鉴别诊断
通常,在诊断慢性肠系膜缺血之前,患者已经接受了多次其他病理检查。
慢性非特异性腹痛的可能差异可能包括慢性胰腺炎、胆结石病理、消化性溃疡病或上消化道恶性肿瘤
调查
血液检查通常会正常,但通常会在诊断慢性肠系膜缺血之前进行常规血液检查(包括 FBC、U&E 和 LFT)。由于营养不良,应检查镁、钙等电解质。
贫血可能是混杂症状,心血管风险因素(例如血脂或血糖水平)可能异常。
CT 血管造影是首选的诊断测试*,可提供所有血管的良好解剖视图,并有助于评估所需的任何干预措施;
*导管血管造影以前是金标准成像方式,但现在使用频率较低
管理
慢性肠系膜缺血患者的初始治疗是改变危险因素,特别是戒烟,并开始抗血小板和他汀类药物治疗,以尽量减少疾病进展。
保守治疗后,可以进行血管内手术和开放手术。由于患者的一般营养状况和开放手术的复杂性,血管内治疗通常是首选,因此由介入放射科医生和血管外科医生共同管理。
手术治疗
如果病情严重、病情进展或出现衰弱症状(包括体重减轻或吸收不良的迹象),则需要进行手术干预。
关于采取哪种方法的最终决定将取决于疾病的位置和严重程度,以及患者的选择和合并症:
- 血管内手术 (更常见)——包括肠系膜血管成形术和支架置入术
- 开放手术 (不太常见)——动脉内膜切除术或搭桥手术
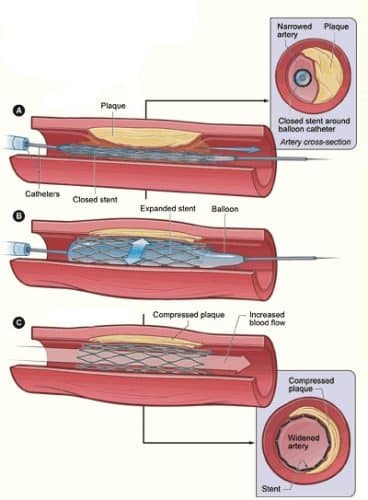
肠系膜血管成形术
肠系膜血管成形术是通过股动脉或肱动脉/腋动脉经皮进行的,允许在放射引导下将导管传递到适当的血管。
一旦确定了受影响的区域,就会扩张一个小球囊以扩张血管,并且通常会进行支架植入以保持血管通畅。
此类手术可缩短患者的住院时间并加快患者的活动能力。然而,如果支架在任何一点闭塞,患者可能会出现急性肠系膜缺血。
并发症
慢性肠系膜缺血的主要并发症是肠梗塞或吸收不良。许多患者还会并发心血管疾病,这也需要适当的医疗管理和优化。
干预后的预后良好,开放手术和血管内方法在症状缓解方面具有可比性。
关键点
- 慢性肠系膜缺血是肠道血液供应减少,通常与并发心血管疾病的患者有关
- 患者会抱怨餐后疼痛和体重减轻,但在其他方面并不显着的检查中
- 确诊通常来自 CT 血管造影
- 如果认为合适,慢性肠系膜缺血患者可以接受血管内或开放手术治疗,并且应相应解决任何心血管危险因素